El gradiente de presión transpulmonar (TPG) se define como la diferencia entre la presión media de la arteria pulmonar (Ppa) y la presión de la aurícula izquierda (Pla), esta última estimada mediante la presión de enclavamiento capilar pulmonar (Ppcw).
Se recomienda medir el TPG para detectar enfermedad pulmonar vascular intrínseca en pacientes con enfermedad cardiaca izquierda asociada con aumento de la presión venosa pulmonar. Se estima que un TPG > 12 mmHg indica hipertensión pulmonar “fuera de proporción”.
Este es un valor arbitrario ya el TPG es influenciado por cambios en el gasto cardiaco, la estructura y el tono de los vasos pulmonares. Más aún, el flujo sanguíneo pulmonar es pulsátil, y las Ppa sistólica y media son determinadas por en volumen de choque y la compliance arterial. Los autores deducen que, en pacientes con cardiopatía izquierda asociada en aumento de la presión venosa pulmonar, el TPG puede llevar al sobre o al subdiagnóstico de enfermedad pulmonar vascular. En este contexto consideran preferible depender del gradiente diastólico (DPG) definido por la diferencia entre la Ppa y la Ppcw.
El DPG es un parámetro clásicamente empleado para distinguir, en pacientes críticos, una insuficiencia respiratoria de causa cardiaca de una de causa pulmonar. En pacientes con HP “fuera de proporción” el DPG es mayor que el TPG. La combinación del DPG, con la evaluación de probabilidad clínica, valores absolutos de Pla o Ppcw, presión sistólica sistémica y el gasto cardiaco contribuyen al diagnóstico de HP “fuera de proporción” secundaria cardiopatía izquierda con aumento de la presión venosa pulmonar (Figura 1). La inclusión de hipotensión sistémica hace de este algoritmo una herramienta aplicable al manejo de pacientes en estado crítico con sepsis o lesión pulmonar.
Figura 1: Algoritmo para el diagnostico diferencial entre insuficiencia cardiaca y enfermedad vascular pulmonar intrínseca, basado en la Ppcw.
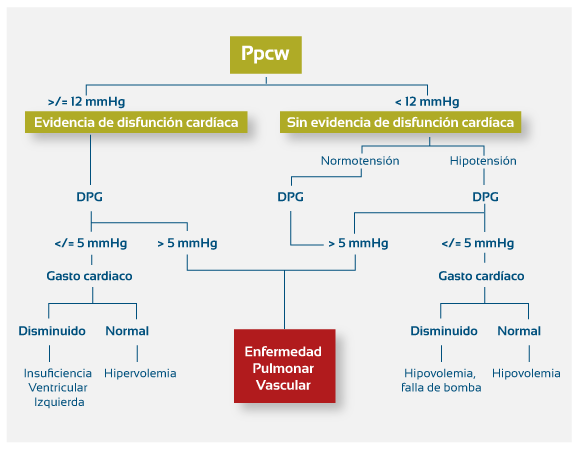
Nota: Se estableció un valor de corte de 12 mmHg para la Ppcw medida por cateterismo derecho. En caso de cateterismo izquierdo éste parámetro se reemplazó por la presión de fin de diástole del ventrículo izquierdo con un valor de corte de 15 mmHg.
Conclusión
Los autores concluyen señalando que este esquema diagnóstico requiere una validación prospectiva y advierten que las decisiones basadas en un único valor de corte son vulnerables, no necesariamente coinciden con el límite superior normal, y no hay certidumbre acerca de lo esperable en pacientes de edad avanzada.
 Acceso libre al artículo original
Acceso libre al artículo original
Robert Naeije, Jean-Luc Vachiery, Patrick Yerly and Rebecca Vanderpool. The transpulmonary pressure gradient for the diagnosis of pulmonary vascular disease. Eur Respir J 2013; 41: 217–223




