La prueba de provocación específica por inhalación (PEI) es un método empírico para investigar la reactividad de la vía aérea a agentes específicos en individuos con síntomas sugestivos de asma ocupacional. La Task Force de Asma Ocupacional de la European Respiratory Society elaboró una Declaración de Consenso con recomendaciones prácticas sobre aspectos de seguridad, técnicos y metodología de evaluación y evaluación de resultados de la PEI, para el diagnóstico de asma ocupacional, así como sus limitaciones.
Su confección se ha basado en una revisión sistemática de la literatura, encuestas realizadas en instituciones Europeas especializadas en asma ocupacional, y consenso de miembros de la Task Force
El primero de los puntos que se aborda se refiere a las indicaciones de la PEI, y su valor para la evaluación de pacientes con sospecha de asma ocupacional (Tabla 1 y Figura 1). El procedimiento y las medidas de seguridad se describen en las Tablas 2 y 3.
|
Tabla 1: Indicaciones de la prueba de provocación específica por inhalación según la Task Force de Asma Ocupacional de la European Respiratory Society
|
Figura 1: Provocación específica por inhalación en el diagnóstico de asma ocupacional
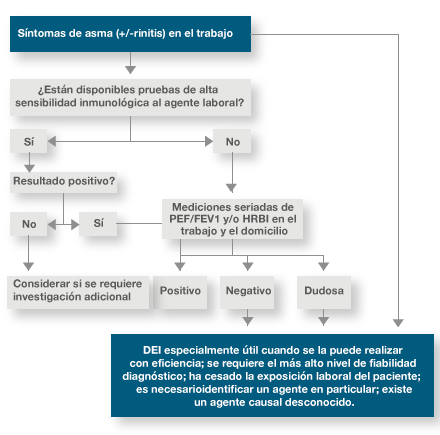
Abreviaturas: HRBI Hiperrespuesta bronquial inespecífica; PEF: pico flujo
|
Tabla 2: Provocación específica por inhalación: seguridad
|
|
Tabla 3: Provocación específica por inhalación: procedimiento
Advertencia
(*) el agente activo se administra en las mismas condiciones que prevalecen en el ambiente laboral: características físicas (gas, polvo, etc.), concentración.
|
Interpretación de resultados
Una respuesta positiva se define como una caída sostenida en dos mediciones consecutivas en el FEV1 de al menos 15% respecto del inicial. Es muy importante tener presente que la ausencia de cambios en la vía aérea no es interpretable con un resultado negativo
Las respuestas equivocas o dudosas a veces se pueden aclarar mediante el hallazgo de aumento de eosinófilos en esputo >3% respecto del inicial; aumento del 30 a 40% de la FeNO 24 horas post provocación respecto del inicial. en cuanto a las pruebas para detectar hiperrespuesta bronquial inespecífica únicamente se usan el inicio y después de la PEI, cuando no se han observado cambios significativos en la vía aérea. Los autores aclaran que se discute el valor de estos marcadores en ausencia de cambios en la vía aérea.
En ausencia de cambios en el FEV1 el aumento de eosinófilos sugiere el diagnóstico de bronquitis eosinofílica ocupacional y, el aumento de la temperatura corporal > 0.5ºC sugiere neumonitis por hipersensibilidad.
Respecto de los resultados falsos negativos, asociados con la suspensión del contacto con la sustancia desencadenante por largos periodos de tiempo, señalan que éstos podrían disminuirse prolongando el tiempo de exposición con el alergeno durante la prueba, recurriendo a los marcadores auxiliares mencionados más arriba. La negatividad de todas estas pruebas en presencia de una persistente sospecha clínica de asma ocupacional se recomienda reincorporación al trabajo con monitoreo del FEV1 y PEF.
Las respuestas falsas positivas son inmediatas y resultan de una reacción a una sustancia inespecífica. La exposición a una sustancia de control, y el uso de concentraciones muy bajas del agente ocupacional contribuyen a disminuir los falsos positivos.
Conclusión
Los autores concluyen que, a pesar de ser considerada como el “estándar de referencia” para demostrar relación causal entre exposición a un agente ocupacional y asma, existe un subuso de la PEI relacionado, probablemente, con la escasa disponibilidad de laboratorios especializados
Acceso al resumen
Olivier Vandenplas, Hille Suojalehto, Tor B. Aas, et al. for the ERS Task Force on Specific Inhalation Challenges with Occupational Agents. Specific inhalation challenge in the diagnosis of occupational asthma: consensus statement. Eur Respir J 2014; 43: 1573–1587




